消化器がん
●食道がんについて
- 食道がんは食道の真ん中か、下1/3に最も多く発生します。がんは食道の粘膜の表面にある上皮から発生します。がんが大きくなると食道の壁をつくる筋肉に入り込み、もっと大きくなると食道の壁を貫いて食道の外まで拡がっていきます。食道の壁のなかと周囲にはリンパ管や血管が豊富です。がんはリンパ液や血液の流れに入り込んで食道を離れ、転移していきます。
- 検査
- 食道がんの発見につながる検査方法としてはX線検査、内視鏡検査、CT検査、MRI検査などがありますが、それぞれメリット・デメリットがあります。自覚症状(のどのつかえ、しみる感じなど)に注意して、定期的に検査を受けることが、早期発見・早期治療につながります。
●胃がんについて
 胃がんは、粘膜内の分泌細胞や、分泌物を胃のなかに導く管の細胞から発生します。はじめは1ミリの1/50程度の大きさですが、年単位の時間をかけてミリ程度の大きさになるころから発見可能になります。粘膜内に拡がっているうちはよいのですが、胃壁の外に向かって粘膜下層、固有筋層、漿膜(しょうまく)下層、漿膜へと徐々に浸潤をはじめると、それに伴って転移しやすくなり、予後が悪くなってきます。
早期胃がんは一般的にゆっくり進行します。胸やけや食欲低下などの自覚症状がある場合もありますが、初期のころは症状がない場合も多いですので、定期的な内視鏡検査が重要といえます。また、最近では、ヘリコバクター・ピロリ感染が胃がんの原因となることも明らかになってきましたので、除菌も推奨されています。
胃がんは、粘膜内の分泌細胞や、分泌物を胃のなかに導く管の細胞から発生します。はじめは1ミリの1/50程度の大きさですが、年単位の時間をかけてミリ程度の大きさになるころから発見可能になります。粘膜内に拡がっているうちはよいのですが、胃壁の外に向かって粘膜下層、固有筋層、漿膜(しょうまく)下層、漿膜へと徐々に浸潤をはじめると、それに伴って転移しやすくなり、予後が悪くなってきます。
早期胃がんは一般的にゆっくり進行します。胸やけや食欲低下などの自覚症状がある場合もありますが、初期のころは症状がない場合も多いですので、定期的な内視鏡検査が重要といえます。また、最近では、ヘリコバクター・ピロリ感染が胃がんの原因となることも明らかになってきましたので、除菌も推奨されています。- 検査
- 胃がんの発見につながる検査方法としてはX線検査、内視鏡検査、CT検査、血液検査(ペプシノゲン検査)などがあります。各種検査を定期的に受けることが、早期発見・早期治療につながります。
●大腸がんについて
- 大腸では粘膜のあるところ、どこからでもがんが発生してきます。特にS状結腸と直腸が大腸がんのできやすい部位です。大腸がんは便潜血がでることが多いですが、痔と思いこんで検査されていない場合も多いので要注意です。また遺伝も多いのが特徴です。
- 検査
 大腸がんの発見につながる検査方法としては直腸指診、便潜血(べんせんけつ)検査、内視鏡検査、腹部超音波検査、CT検査、MRI検査などがあります。特にポリープが発見された場合には、積極的に切除を施すこともありますが、定期的な検査を受けることが重要です。
大腸がんの発見につながる検査方法としては直腸指診、便潜血(べんせんけつ)検査、内視鏡検査、腹部超音波検査、CT検査、MRI検査などがあります。特にポリープが発見された場合には、積極的に切除を施すこともありますが、定期的な検査を受けることが重要です。
●がんと検診
 日本人の死亡原因は、最新の統計では、1位が悪性新生物(がん)で29.5%、2位が心疾患(15.8%)、3位が脳血管疾患(10.3%)です。また、悪性新生物(がん)による死亡数をその部位別にみると、男性では肺がんが最も多く、次いで胃がん、大腸がんの順となっています。一方、女性では大腸がんが最も多く、次いで肺がん、胃がんの順です。食生活の欧米化により、男女ともに消化器系のがんが増加してきており上位を占めるようになりました。また生涯にがんで死亡する確率は男性26%(4人に1人)、女性16%(6人に1人)と高い確率となっています。がんの予防には、がんの原因を追放する「がんを防ぐための12ヵ条」を実践することが重要です。しかし、もしがんが疑われたら、早い時期に発見し、早く治療を始めることが、克服するカギのひとつです。従来多かった胃がんや子宮がんの死亡率は減少傾向にありますが、これは検診・健診による早期発見と、早期治療や医療技術の進歩が関与しているためと考えられます。また、実際に検診・健診でがんが発見された人の治癒率は、全体の治癒率を上回っていますが、これもがん検診の重要性を裏付けています。
定期的ながん検診、CT検査、内視鏡検査などがとても重要といえます。
日本人の死亡原因は、最新の統計では、1位が悪性新生物(がん)で29.5%、2位が心疾患(15.8%)、3位が脳血管疾患(10.3%)です。また、悪性新生物(がん)による死亡数をその部位別にみると、男性では肺がんが最も多く、次いで胃がん、大腸がんの順となっています。一方、女性では大腸がんが最も多く、次いで肺がん、胃がんの順です。食生活の欧米化により、男女ともに消化器系のがんが増加してきており上位を占めるようになりました。また生涯にがんで死亡する確率は男性26%(4人に1人)、女性16%(6人に1人)と高い確率となっています。がんの予防には、がんの原因を追放する「がんを防ぐための12ヵ条」を実践することが重要です。しかし、もしがんが疑われたら、早い時期に発見し、早く治療を始めることが、克服するカギのひとつです。従来多かった胃がんや子宮がんの死亡率は減少傾向にありますが、これは検診・健診による早期発見と、早期治療や医療技術の進歩が関与しているためと考えられます。また、実際に検診・健診でがんが発見された人の治癒率は、全体の治癒率を上回っていますが、これもがん検診の重要性を裏付けています。
定期的ながん検診、CT検査、内視鏡検査などがとても重要といえます。
●がんを防ぐための12ヵ条
- バランスのとれた栄養をとる
- 毎日、変化のある生活を
- 食べ過ぎをさけ、脂肪はひかえめに
- お酒はほどほどに
- たばこは吸わないように
- 食べ物から適量のビタミンと繊維質のものを多くとる
- 塩辛いものは少なめに、あまり熱いものはさましてから
- 焦げた部分はさける
- かびの生えたものに注意
- 日光に当たりすぎない
- 適度にスポーツをする
- 体を清潔に
がんは比較的自覚症状が少ない病気です。自覚症状がなくても、検診で発見されることが多い傾向もあるので、定期検診を怠らないようにすることが早期発見・早期治療へとつながります。
逆流性食道炎
●逆流性食道炎の症状
あなたのその症状、逆流性食道炎かも!
胸焼け、呑酸、胃もたれ、胃の痛み、お腹の張り、げっぷ、食欲不振(→これらの症状から、食べたい時に食べられない、食べたいものが食べられない、)眠れない、また仕事能率の低下など日常生活にまで影響は及びます。最近、日本でも患者さんは増え続け5人に1人は、逆流性食道炎だといわれています。逆流性食道炎は胃から食道に胃酸が逆流することによって、食道の粘膜がただれたり潰瘍ができたりして、胸焼けや呑酸など不快な症状がでる病気です。
●逆流性食道炎の原因
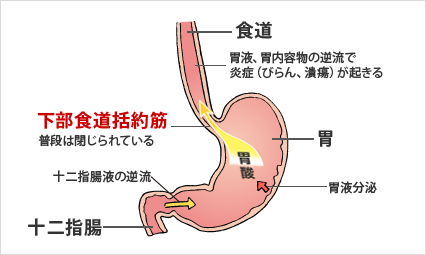 食道と胃の間は、下部食道括約筋という筋肉で普段は閉じられています。食べ物を飲み込むときに開きます。この筋肉のおかげで食道から胃への流れは通常一方通行です。しかし、いろいろな原因で胃から食道へ胃酸が逆流することで、逆流性食道炎は起こります。それでは、どんな原因で胃酸が逆流するのでしょう?
食道と胃の間は、下部食道括約筋という筋肉で普段は閉じられています。食べ物を飲み込むときに開きます。この筋肉のおかげで食道から胃への流れは通常一方通行です。しかし、いろいろな原因で胃から食道へ胃酸が逆流することで、逆流性食道炎は起こります。それでは、どんな原因で胃酸が逆流するのでしょう?
- 加齢による下部食道括約筋の筋力の低下
- アルコール、コーヒーや緑茶のカフェイン、過食、高脂肪食品、高タンパク食などの摂取過多による胃酸の増加
- 過食、肥満、前かがみの姿勢、ベルトなどの締めすぎ、重い物を持つ作業→腹圧があがることにより、胃の内圧があがるなどの胃内圧の上昇
- ストレスなどによる食道知覚過敏
●逆流性食道炎の治療法
流性食道炎の治療は、主に胃酸の分泌を抑えて食道への胃酸逆流による傷害を抑え、食道の炎症と自覚症状を消失させることによって行います。治療で用いられる主なお薬は、胃酸分泌抑制薬であるプロトンポンプ阻害薬(PPI)、またはヒスタミン受容体拮抗薬(H2ブロッカー)などです。逆流性食道炎の治療は継続することが大事です。お薬で症状が治っていても、食道の炎症は残っていることがあり、再発しやすい病気です。 処方されたお薬を自己判断で中止しないようにしましょう。
ヘリコバクター・ピロリ感染症
●ピロリ感染症の症状
 ピロリ菌は、胃の表層粘膜の中に生息している悪い菌です。粘膜の中に隠れているため、強い胃酸の中でも生き延びることができます。子供の頃に何らかの原因で感染し、一度感染すると多くの場合、除菌しない限り胃の中に棲みつづけます。ピロリ菌に感染すると、炎症が起こりますが、この時点では症状のない人がほとんどです。大人になってから感染すると激しい胃の症状をみることがあります。さらにピロリ菌の感染が続くと感染範囲が「胃の出口」の方から「胃の入口」の方に広がって、慢性胃炎(ヘリコバクター・ピロリ感染胃炎)がすすみます。最近、この慢性胃炎が、胃潰瘍や十二指腸潰瘍、萎縮性胃炎、さらには胃がん、その他のいろいろな病気の原因となることが分かってきました。
ピロリ菌は、胃の表層粘膜の中に生息している悪い菌です。粘膜の中に隠れているため、強い胃酸の中でも生き延びることができます。子供の頃に何らかの原因で感染し、一度感染すると多くの場合、除菌しない限り胃の中に棲みつづけます。ピロリ菌に感染すると、炎症が起こりますが、この時点では症状のない人がほとんどです。大人になってから感染すると激しい胃の症状をみることがあります。さらにピロリ菌の感染が続くと感染範囲が「胃の出口」の方から「胃の入口」の方に広がって、慢性胃炎(ヘリコバクター・ピロリ感染胃炎)がすすみます。最近、この慢性胃炎が、胃潰瘍や十二指腸潰瘍、萎縮性胃炎、さらには胃がん、その他のいろいろな病気の原因となることが分かってきました。
- 代表的な症状
- 空腹時の胃の痛み
- 胃もたれ
- 食欲不振
- 食後の腹痛
- 胸やけや吐き気
●ピロリ菌の検査・除菌
- 検査
- ピロリ菌に感染しているかどうかは、内視鏡検査や採血、呼気検査、糞便検査などでわかります。
- 除菌
- 日本ヘリコバクター学会のガイドラインでは、ピロリ菌に関連する疾患の治療および予防のため、ピロリ菌感染者のすべてに除菌療法を受けることが強く勧められています。特に胃がんでは、ピロリ菌に感染している人は感染していない人に比べて発症率が高いことが明らかになっています。ピロリ菌の除菌療法は2種類の「抗菌薬」と「胃酸の分泌を抑える薬」合計3剤を服用します。1日2回、7日間服用する治療法です。
正しくお薬を服用すれば除菌療法は約80%の確率で成功します。除菌療法のあとは、定期的な内視鏡検査をしながらもとの病気の治療を行います。(除菌療法の前にもとの病気の治療を行う場合もあります)
内視鏡でみると、人の胃は十人十色です。みずみずしい若い胃の方もいれば、非常に年をとった胃の方もいます。ピロリ菌に感染していない方は70歳であっても、20歳のままの胃粘膜であるのに対して、ピロリ菌に感染している方は、胃粘膜の老化現象がみられます。ピロリ菌感染者は、持続的な胃炎のため老化をきたしています。内視鏡検査で、ご自分の胃が若いかどうかをチェックしてみるのもいいかもしれません。
白内障(はくないしょう)
●白内障の症状
 白内障とは、水晶体が年齢とともに白く濁って視力が低下する病気です。水晶体とは、目の中でカメラのレンズのようなはたらきをする組織で、外からの光を集めてピントを合わせるはたらきを持っています。
通常は透明な組織ですが、白内障では白く濁ってしまうため、集めた光がうまく眼底に届かなくなり、次のような症状が引き起こされます
白内障とは、水晶体が年齢とともに白く濁って視力が低下する病気です。水晶体とは、目の中でカメラのレンズのようなはたらきをする組織で、外からの光を集めてピントを合わせるはたらきを持っています。
通常は透明な組織ですが、白内障では白く濁ってしまうため、集めた光がうまく眼底に届かなくなり、次のような症状が引き起こされます
●白内障の代表的な症状

- 視界が全体的にかすむ
- 視力が低下する
- 光をまぶしく感じる
- 暗いときと明るいときで見え方が違うなど
●白内障の治療方法
- 白内障は、どんなに症状が進行しても手遅れということはありません。ただし、他の病気を併発する可能性もありますので、症状が気になったら眼科を受診しましょう。白内障の治療は、病状の進行段階によって異なります。
- 1.仕事や生活に支障が出ていない初期の場合
- 視力の低下や目のかすみが日常生活に支障がない初期の段階では、点眼治療が基本です。ただし、薬を使用しても水晶体が透明に戻るわけではなく、あくまで白内障の進行を抑えることが目的です。
- 2.仕事や生活に支障が出てきた場合
- 白内障が進行して日常生活に支障がみられる場合には、外科的手術が行われます。現在では「超音波乳化吸引術」が一般的です。この手術では、濁った水晶体を超音波で粉砕して取り除き、その代わりに人工水晶体である眼内レンズを挿入します。白内障の手術は、多くの患者さんが安心して受けることができる手術のひとつです。また、手術を受ければ、視力の回復が見込める病気です。ただし、人工的な眼内レンズにピント調節機能はないため、手術後もメガネなどによる視力の矯正が必要な場合があります。
緑内障(りょくないしょう)
●緑内障の症状
緑内障とは、目から入ってきた情報を脳に伝達する視神経という器官に障害が起こり、視野(見える範囲)が狭くなる病気のことです。治療が遅れると失明に至ることもあります。症状は、少しずつ見える範囲が狭くなっていきます。しかしその進行は非常にゆっくりで、両方の目の症状が同時に進行することは稀なので、病気がかなり進行するまで自覚症状はほとんどありません。緑内障は中高年の方に起こる代表的な病気のひとつです。
症状がない場合でも、定期的に眼科検診を受けることをおすすめします。
●緑内障の代表的な症状
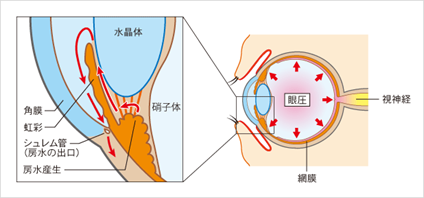 視神経の障害は、その人が耐えられる眼圧より高い場合に引き起こされます。目の中では房水といわれる液体が絶えず生産されており、房水はつくり出された分だけ、シュレム管という排水口を通じて眼球の外に排出されます。しかし、シュレム管の排出能力が落ちると、逃げ場を失った房水は目の中にとどまり続け、その結果、目の内部にかかる圧力(眼圧)が上昇します。必要以上に高い眼圧は、目の神経を圧迫して、視機能にダメージを与えてしまいます。
視神経の障害は、その人が耐えられる眼圧より高い場合に引き起こされます。目の中では房水といわれる液体が絶えず生産されており、房水はつくり出された分だけ、シュレム管という排水口を通じて眼球の外に排出されます。しかし、シュレム管の排出能力が落ちると、逃げ場を失った房水は目の中にとどまり続け、その結果、目の内部にかかる圧力(眼圧)が上昇します。必要以上に高い眼圧は、目の神経を圧迫して、視機能にダメージを与えてしまいます。
一方で、最近では患者さんの多くが、もともと眼圧が高くないのにもかかわらず緑内障を発症しているということがわかってきました(正常眼圧緑内障)。そのため、元から視神経の眼圧への抵抗力が低く障害が起こる場合もあると考えられています。
●緑内障の治療方法
一度障害を受けた視神経は元には戻らないため、緑内障を完治させることはできません。したがって、緑内障の治療は、視神経がダメージを受けてこれ以上視野が狭くならないように、点眼薬、レーザー治療、手術などで眼圧を下げることが基本となります。
ドライアイ
●ドライアイの症状
ドライアイとは、涙の量や質が変化して、角膜や結膜に傷がついてしまう病気のことです。次の12の症状のうち5つ以上当てはまればドライアイの可能性があります。早速チェックしてみましょう。
- 目が乾いた感じがする
- 目が疲れやすい
- 目がゴロゴロする
- モノがかすんで見える
- 目がかゆい
- 目が赤くなりやすい
- 理由もなく涙が出る
- 目が痛い
- 目が重たい感じがする
- なんとなく目に不快感がある
- 光をまぶしく感じやすい
- 目やにが出る
ドライアイになると、目が乾くといった症状以外にもさまざまな不快な症状があらわれます。また、10秒間目を開いた状態を保つことができない場合も、ドライアイの可能性が高いといわれています。症状が重くならないうちに、眼科で治療を受けることが必要です。
●ドライアイの眼の状態
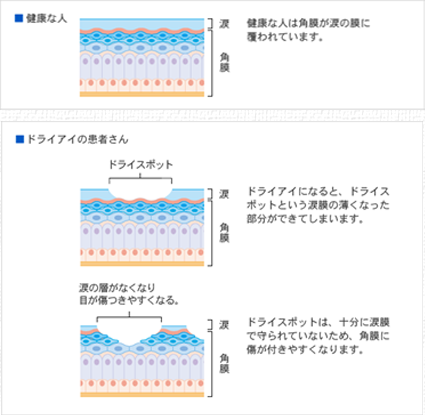 さまざまな理由により涙を正常に目にとどめられなくなったドライアイの目では、ドライスポットという、涙膜の薄くなった部分ができてしまいます。この部分は涙で守られていないため、異物やまばたきの時の摩擦などの影響を受けやすく、角膜の表面が傷付きやすくなります。
さまざまな理由により涙を正常に目にとどめられなくなったドライアイの目では、ドライスポットという、涙膜の薄くなった部分ができてしまいます。この部分は涙で守られていないため、異物やまばたきの時の摩擦などの影響を受けやすく、角膜の表面が傷付きやすくなります。
●ドライアイの治療法
ドライアイを完全に治す治療法は現在ありません。治療は、点眼薬の使用によって涙の安定性を高めることにより、角膜の傷を修復することが基本となります。
ドライアイの治療に使われる点眼液には、涙液成分であるムチン(水分の分泌を促進するジクアホソルナトリウムを含有した点眼薬)があります。この点眼液は、涙の成分の分泌を促し、量的および質的に改善することで涙の安定性をよくしドライアイを改善する効果を持っています。その他、涙に近い成分を持つ人工涙液や保水効果を持つヒアルロン酸ナトリウムを配合した点眼液があります。ヒアルロン酸ナトリウム点眼液は、角膜の傷を早く修復する作用もあります。
※点眼薬のほかに、乾燥予防や風が直接目に当たらないようにするために、ゴーグルタイプのドライアイ用メガネを使用することもあります。
※重症の場合は、涙の排出口の部分にシリコン製の栓をして塞ぎ、涙が目の表面にとどまるような外科的療法を行うこともあります。
●普段から気を付けること
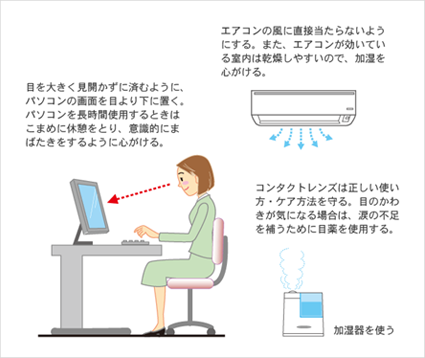 周囲の環境によって、涙が蒸発しやすくなり、目が乾きやすくなることがあります。特に、パソコン、エアコン、コンタクトレンズの使用状況を改善することは、ドライアイの症状を和らげるのに効果的です。
周囲の環境によって、涙が蒸発しやすくなり、目が乾きやすくなることがあります。特に、パソコン、エアコン、コンタクトレンズの使用状況を改善することは、ドライアイの症状を和らげるのに効果的です。
加齢黄斑変性(かれいおうはんへんせい)
●加齢黄斑変性の症状
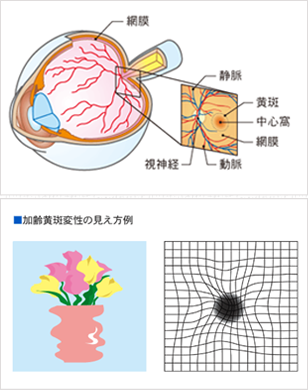 加齢黄斑変性とは、モノを見るときに重要なはたらきをする黄斑という組織が、加齢とともにダメージを受けて変化し、視力の低下を引き起こす病気のことです。私たちはモノを見るときに、目の中に入ってきた光を網膜という組織で刺激として受け取り、その信号を脳に送るために視神経に伝達します。その網膜の中心部分が黄斑です。
加齢黄斑変性とは、モノを見るときに重要なはたらきをする黄斑という組織が、加齢とともにダメージを受けて変化し、視力の低下を引き起こす病気のことです。私たちはモノを見るときに、目の中に入ってきた光を網膜という組織で刺激として受け取り、その信号を脳に送るために視神経に伝達します。その網膜の中心部分が黄斑です。
黄斑が変化すると、
- モノがゆがんで見える
- 視野の中心が暗くなる・欠ける
- 視力が低下する などの症状が出ます。
●加齢黄斑変性の原因
加齢黄斑変性には「萎縮型」、「滲出型(しんしゅつがた)」の2種類があります。 「萎縮型」は、黄斑の組織が加齢とともに萎縮する現象です。症状はゆっくりと進行し、急激に視力が低下することはありません。「滲出型」では、網膜のすぐ下に新しい血管(新生血管)ができて、この血管が黄斑にダメージを与えます。新生血管は正常の網膜にはない血管で非常にもろく、成分が漏れ出て溜まる、あるいは出血を起こしやすいという特徴があります。この血管から出た液体が黄斑の組織にダメージを与えて、視覚障害を引き起こすのです。
●加齢黄斑変性の治療
「抗VEGF療法」という新生血管を沈静化させる薬を眼内に注射する方法、レーザーを照射して新生血管を破壊する「光線力学的療法」や「光凝固法」などの治療があります。また、発症・進行を抑える目的でサプリメントを服用することも良いとされています。新生血管の大きさや場所によっては、早期に発見できれば治療後の見えない部分を最小限に抑えることができます。日頃から、片目ずつモノがゆがんで見えないかチェックして、早期の発見に努めましょう。